Een hoofd vol chaos: postcommotioneel syndroom en een overgevoelig brein
eerst gepubliceerd op 7 april 2023 op www.fysiotherapienoorderbad.nl
TL;DR
Postcommotioneel syndroom (PCS) is een verzameling klachten die kunnen optreden na een hersenschudding of ander hoofdletsel. Deze klachten omvatten hoofdpijn, duizeligheid, vermoeidheid, slaapproblemen, stemmingsveranderingen en cognitieve problemen zoals concentratie- en geheugenstoornissen. De oorzaak van PCS lijkt te liggen in een overgevoelig zenuwstelsel, zowel perifeer als centraal. Behandeling bij Fysiotherapie Noorderbad richt zich op het verminderen van deze overgevoeligheid door middel van een multidisciplinaire aanpak, met als doel het dagelijks functioneren te verbeteren en de kwaliteit van leven te herstellen.
Waarom dit klopt (evidence in het kort)
- Richtlijnen: internationale CPG’s bevelen actieve, stapsgewijze revalidatie aan i.p.v. langdurige rust (VA/DoD, 2021; ONF, 2018; CDC, 2025).
- Oefentherapie: subsymptomatische aerobe training versnelt herstel en verbetert inspanningstolerantie (Leddy et al., 2018; Haider et al., 2021).
- Mechanismen: aanhoudende klachten hangen samen met perifere én centrale sensitisatie (Hoegh, 2022; Hoegh, 2023).
- Slaap & herstel: slaapproblemen zijn frequent en beïnvloeden meerdere symptoomclusters; behandeling helpt breed (Wickwire et al., 2016).
- Natuurlijk beloop: de meeste mensen herstellen binnen weken–maanden; een minderheid houdt klachten langer (Theadom et al., 2016).
- Multidisciplinair: beste resultaten bij combinatie van educatie, graded activiteit, psychologische ondersteuning en (zo nodig) medicatie (VA/DoD, 2021; ONF, 2018).
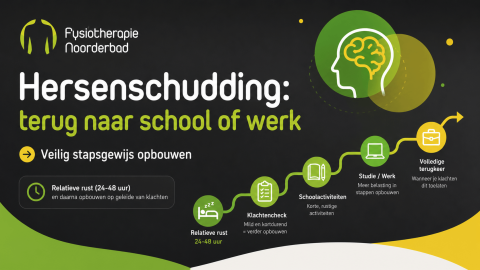
In mijn vorige blog, over hersenschudding, noemde ik het al: ik hou van contact- en vechtsporten. Bij zo’n sport is een klap tegen je hoofd helaas niet zo zeldzaam. Heb ik me daarom als manueel- en fysiotherapeut gespecialiseerd in het behandelen van klachten aan nek en hoofd? Wie weet! Bij die hoofd- en nekklachten hoort ook het postcommotioneel syndroom waarop ik in deze blog uitgebreid inga.
Wat is postcommotioneel syndroom?
Postcommotioneel syndroom, afgekort als PCS, is een combinatie van klachten die je kunt krijgen na een hoofdletsel of hersenschudding. Welke klachten? Bijvoorbeeld hoofdpijn, duizeligheid, vermoeidheid en slaapproblemen. Maar denk ook aan veranderingen in je stemming, en cognitieve problemen zoals problemen met je concentratie en je geheugen. Vaak wordt de diagnose PCS gesteld op het moment dat de klachten na je hoofdletsel of hersenschudding niet overgaan, ondanks dat je je aan de adviezen van je dokter of fysiotherapeut houdt (Theadom et al., 2016; CDC, 2025).
Waardoor krijg je postcommotioneel syndroom?
Wetenschappers weten nog niet precies waarom sommige mensen langdurige klachten houden na een hersenschudding en anderen niet. Waarschijnlijk spelen meerdere dingen tegelijk een rol.
Een belangrijk deel van de verklaring is dat het zenuwstelsel overgevoelig wordt. Prikkels die normaal geen probleem zijn, worden sterker of pijnlijker ervaren. Dit heet sensitisatie (Hoegh, 2022; Hoegh, 2023).
Daarnaast lijkt het er ook op dat het verwerken en opslaan van informatie in de hersenen tijdelijk minder goed werkt. Dit kan verklaren waarom je moeite hebt met geheugen of concentratie (Theadom et al., 2016).
Er zijn ook factoren die je gevoeliger kunnen maken voor PCS, zoals:
- Je hebt eerder een hoofdletsel gehad: dat kan je gevoeliger maken voor het ontwikkelen van PCS (Theadom et al., 2016)
- Je hoofdletsel was ernstig: hoe langer je bewusteloos was en/of hoe heviger de eerste klachten waren, hoe groter de kans op postcommotioneel syndroom (VA/DoD, 2021)
- Je bent wat ouder of juist nog jong: oudere mensen en kinderen hebben een hoger risico op PCS (Theadom et al., 2016)
- Je bent vrouw: vrouwen hebben meer kans op PCS dan mannen (Valera & Coronado, 2021; Mollayeva et al., 2021)
- Je bent bekend met een psychologische aandoening, bijvoorbeeld ADHD, angst of depressie; slaapstoornissen vergroten ook het risico (Wickwire et al., 2016)
- Ook door andere oorzaken kan je meer risico op postcommotioneellopen. Je kunt er genetische aanleg voor hebben, maar ook (overmatig) gebruik van alcohol en andere drugs is een risico.
Wat is eigenlijk een overgevoelig zenuwstelsel?
Met ‘zenuwstelsel’ wordt het systeem bedoeld dat ervoor zorgt dat gevoelssignalen uit je lichaam (bijvoorbeeld warm, koud en pijn) je hersenen bereiken. Wanneer je je teen stoot gaat er bijvoorbeeld een prikkel van een sensor (“nociceptor”) via een zenuw door je ruggenmerg naar je hoofd. Maar let op: het is geen kwestie van ‘er gaat een seintje naar je brein(tje)’. Want hoe je die prikkel vervolgens ervaart, daarbij spelen je ruggenmerg en hersenen zelf ook een actieve rol (Hoegh, 2022).
Om het plaatje helder te krijgen, moet ik het eventjes ingewikkelder maken. Je ruggenmerg en hersenen worden namelijk samen het ‘centrale zenuwstelsel’ genoemd. De zenuwen en sensoren in je organen en spieren en de rest van je lichaam, die met het centrale zenuwstelsel verbonden zijn, heten samen het ‘perifere zenuwstelsel’. En allebei de zenuwstelsels kunnen overgevoelig worden. Bij ieder gebeurt dat op een eigen manier, en bij postcommotioneel syndroom gebeurt het in beide systemen tegelijkertijd (Hoegh, 2022; Hoegh, 2023)
Ik zal eerst het overgevoelig worden van het perifere zenuwstelsel uitleggen. Met een technisch woord noemen we dat ‘perifere sensitisatie’. Je zult zien dat met eventjes gevoelig worden van dat deel van je centrale zenuwstelsel op zich niets mis is, maar als de sensitisatie blijft doorgaan en niet tot rust komt heb je een probleem (Hoegh, 2022).
Perifere sensitisatie: het gevoeliger worden van je perifere zenuwstelsel
Perifere sensitisatie betekent dus ‘het gevoeliger worden van je perifere zenuwstelsel.’ Ik gebruik nogmaals het voorbeeld van het stoten van je teen (dat hebben we allemaal immers wel eens meegemaakt). Wanneer je je teen stoot, wordt dat opgepikt door speciale sensoren (nociceptoren). Die sensoren sturen een signaaltje naar je centrale zenuwstelsel. Dat signaaltje zorgt dat je ‘pijn’ voelt (Hoegh, 2022).
Leve de nociceptoren, want pijn is heel nuttig. Het zorgt ervoor dat je je lichaam niet zomaar beschadigt. Wat gebeurt er als je nog een tweede keer dezelfde teen stoot? Dan worden je nociceptoren gevoeliger. Als ze gevoeliger zijn geven ze pijnsignalen eerder door, zodat je nog voorzichtiger bent met je teen. Ze kunnen ook weer minder gevoelig worden: als je een tijdje voorzichtig doet met die teen, komen de sensoren weer tot rust.
Helaas gebeurt dat soms niet. Dan neemt de gevoeligheid van de sensoren niet af ondanks dat je voorzichtig doet of rust neemt. De nociceptoren blijven volop aanstaan, waardoor je eerder pijn hebt. En, nu komt het, als je eerder pijn hebt, worden de nociceptoren nóg gevoeliger. Ze zien die pijn immers als waarschuwing tegen schade. Pijn die meer pijn levert: je komt in een vicieuze cirkel terecht van au au steeds grotere au (Hoegh, 2022).
Centrale sensitisatie: het gevoeliger worden van je centrale zenuwstelsel
Ook je centrale zenuwstelsel kan gevoeliger worden. Ik vertelde al dat je ruggenmerg en hersenen pijnsignalen verwerken. Ze kunnen ondertussen niet checken of die pijnsignalen wel kloppen. Maar het centrale zenuwstelsel kan wel gevoeliger worden voor die signalen waardoor het aantal seintjes dat nodig is om je ‘pijn’ te laten ervaren, steeds lager wordt (Hoegh, 2023).
Het kan zelfs zover komen dat zelfs op een heel klein signaaltje met heel veel pijn wordt gereageerd. Dat heeft net als perifere sensitisatie ergens wel nut, want pijn is niet fijn en je gaat daardoor gevaar vermijden. Maar als er geen gevaar meer is en je centrale zenuwstelsel blijft overgevoelig reageren op kleine signaaltjes, dan werkt het averechts.
De oorzaak van overgevoelige worden van je centrale zenuwstelsel kan een overdaad aan signalen zijn, bijvoorbeeld omdat je een blessure of letsel hebt opgelopen. Maar soms stelt het centrale zenuwstelsel ondanks afnemende signalen de alarmknop niet bij. Het dreigingsniveau blijft onverminderd hoog ingeschat, en er is maar een kleine prikkel nodig om direct groot alarm te slaan. Een op zich nuttig systeem, gemaakt om onszelf te beschermen, keert zich op die manier tegen ons (VA/DoD, 2021).
Ook hier kun je in een vicieuze cirkel terechtkomen. Je centrale zenuwstelsel verlaagt de pijndrempel met als gevolg dat je bij een kleinere prikkel pijn ervaart. Daarop reageert je centrale zenuwstelsel weer door de pijndrempel nog wat te verlagen, want een pijnsignaal betekent dreiging (het wordt niet gecheckt of het waar is). Met als gevolg dat je soms zelfs hele normale prikkels zoals een aai, of zelfs een streling van de wind als enorm pijnlijk kunt gaan ervaren.
Perifere sensitisatie + Centrale sensitisatie = chronische pijnklachten
Ik schreef het al: postcommotioneel syndroom is een sensitisatie van beide zenuwstelsels tegelijkertijd. Je hebt een pijnlijke plek die gevoeliger wordt voor pijnlijke signalen (perifere sensitisatie), waardoor ook je brein gevoeliger kan worden en de pijn kan gaan versterken door de drempel te verlagen(centrale sensitisatie). Zie hier de oorzaak van chronische pijnklachten, een belangrijk onderdeel van PCS (Hoegh, 2022; Hoegh, 2023; VA/DoD, 2021).
Maar helaas zijn er nog meer effecten van sensitisatie van het centrale zenuwstelsel. Bij postcommotioneel syndroom kun je daarom ook verstoring van andere processen krijgen, wat kan leiden tot psychische problemen, en problemen met horen, zien, ruiken en proeven (Theadom et al., 2016; Ellis et al., 2018).
| Kenmerk | Perifere sensitisatie | Centrale sensitisatie | Klinisch voorbeeld |
|---|---|---|---|
| Locatie | Weefselniveau (nociceptoren in huid/spier/gewricht) | Ruggenmerg & hersenen (verwerking/modulatie van signalen) | Pijn rond de oorspronkelijke letselplek vs. wijdverspreide pijn |
| Primair mechanisme | Verlaagde activatiedrempel van perifere receptoren (ontsteking/ionkanaal-veranderingen) | Versterkte centrale prikkelverwerking (facilitatie), verlaagde pijndrempel | “Klein tikje doet al pijn” vs. “Kleine prikkel voelt buitensporig heftig” |
| Typische triggers | Lokale mechanische/chemische prikkels (druk, rek, warmte/koude) | Multisensorisch & psychofysiologisch (licht, geluid, stress, vermoeidheid) | Drukken op het weefsel vs. drukke supermarkt geeft klachten |
| Pijnkarakter | Meer stimulus-afhankelijk, duidelijke lokalisatie | Minder stimulus-afhankelijk, verspreid, disproportioneel | Puntpijn vs. wijdverspreide gevoeligheid/overprikkeling |
| Geassocieerde symptomen | Lokale druk-/bewegingspijn | Licht/geluidgevoeligheid, slaap- en stemmingsklachten, cognitieve problemen | Moeite met concentratie, “brain fog”, niet-herstellende vermoeidheid |
| Objectieve aanwijzingen | Verlaagde lokale drukpijndrempel; weefselgevoeligheid | Brede hyperalgesie/allodynie; verlaagde pijndrempel op afstand | Algometer: lagere drempels lokaal vs. op meerdere lichaamsregio’s |
| Rol bij PCS | Vroeg/lokaal na letsel; kan persisteren | Vaak bepalend voor persistentie & symptoomclusters | Lokale nekpijn → later wijdere klachten en prikkelintolerantie |
| Kerninterventies | Gedoseerde lokale belasting, graded exposure, weefselgerichte therapie | Aerobe training onder symptoomdrempel, prikkel- & slaaphygiëne, educatie, CGT | Subsymptomatische fietstest & opbouw, slaapprotocol, prikkelmanagement |
| Prognostisch signaal | Verbetering met weefselherstel en load-management | Vraagt multimodale, stapsgewijze aanpak en tijd | Trajecten van weken → maanden, afhankelijk van belasting & comorbiditeit |
Bronnen (selectie): Hoegh (2022, 2023); Leddy et al. (2018); Haider et al. (2021); Theadom et al. (2016); VA/DoD (2021).
Psychische effecten na hoofdletsel: “Wat gebeurt er? Ik herken mezelf niet meer!”
De groeiende gevoeligheid voor pijn in je centrale zenuwstelsel kan ook effect hebben op andere delen van je hersenen. Zo kun je opeens psychische klachten krijgen. Of merken dat zintuigelijke prikkels anders bij je binnenkomen. Straalt de sensitisatie ook uit naar je hersenstam, dan kun je verstoring van basisfuncties zoals slaap, hartslag en lichaamstemperatuur ervaren (Wickwire et al., 2016).
Psychische klachten door PCS
Door de sensitisatie van je centrale zenuwstelsel kan je reactie op emotionele prikkels intenser worden. Daardoor kun je last krijgen van angst- en stressgevoelens, irritatie maar ook depressie, en stemmingswisselingen. Deze klachten komen helaas vaak voor bij patiënten met postcommotioneel syndroom (Theadom et al., 2016).
Overgevoelig voor prikkels als gevolg van PCS
Wat ook kan voorkomen, is dat behalve je tastzintuigen (aanraking, warmte, kou en pijn) ook andere zintuigen verstoord raken door sensitisatie. Mensen met postcommotioneel syndroom kunnen bijvoorbeeld gevoelig reageren op licht en geluid. Ze kunnen zich hierdoor vaak minder goed concentreren, of worden erg moe van gewone alledaagse situaties. Ook kunnen ze minder goed gaan ruiken en proeven (Ellis et al., 2018; VA/DoD, 2021).
Hersenmist bij PCS
Als je gevoeliger bent voor emoties en voor prikkels van buitenaf, en daarnaast heftiger reageert op emoties als stress en angst, kun je ook moeite krijgen met het opnemen van informatie. Ook dat zien we vaak bij mensen met postcommotioneel syndroom. Problemen met het onthouden van dingen, met je concentreren en met het uitvoeren van complexe taken horen ook bij de gevolgen. Tegenwoordig duiden ze die klachten ook wel aan met de term ‘Brainfog’ (hersenmist) of ‘hersenvermoeidheid’ (Theadom et al., 2016).
Verstoorde basisfuncties bij PCS
Je basisfuncties zijn bijvoorbeeld je slaap, je ademhaling en je hartslag. Wanneer de sensitisatie van je centrale zenuwstelsel ook je hersenstam beïnvloedt, kun je last krijgen van verstoorde basisfuncties. Je slaapt slecht of onregelmatig, hebt een snelle ademhaling of hoge hartslag, krijgt last van temperatuurschommelingen van het lichaam, of van incontinentie, ervaart veranderingen in je libido of (bij mannen) erectiestoornissen (Wickwire et al., 2016).
De behandeling van Postcommotioneel syndroom
Zoals je hebt gelezen is PCS een ‘veelkoppig monster’. Niet alleen heb je te maken met chronische pijn en verstoorde pijnervaring, vaak heb je ook te maken met de gevolgen van sensitisatie van het centrale zenuwstelsel voor andere functies van je brein. Postcommotioneel syndroom heeft dus een negatieve invloed op verschillende aspecten van je leven en functioneren.
Op het gebied van pijn worden zowel je perifere als je centrale zenuwstelsel behandeld. Voor de andere symptomen worden ook andere expertises bij de behandeling betrokken.
In het multidisciplinaire team dat bij PCS actief met je bezig is, kunnen naast de fysiotherapeut bijvoorbeeld ook een cognitief gedragstherapeut, een neuropsycholoog en een huisarts (voor medicatie) betrokken zijn. Bij fysiotherapie Noorderbad hebben wij een multidisciplinair behandel protocol ontwikkeld samen met praktijk Psychologie & Beweging. (VA/DoD, 2021; ONF, 2018; Leddy et al., 2018; Haider et al., 2021; Ellis et al., 2018).
Kort samengevat
Postcommotioneel syndroom is de term die gebruikt wordt voor een slecht of niet herstellende hersenschudding. PCS kenmerkt zich door een cluster van symptomen die mede het gevolg zijn van sensitisatie (overgevoelig raken) van het zenuwstelsel.
Dat betekent dat je gevoeliger kunt worden voor pijn, maar ook andere klachten kunt krijgen, bijvoorbeeld psychische klachten, prikkelgevoeligheid, verstoring van zintuigen en verstoorde basisfuncties zoals hartslag en libido (Theadom et al., 2016; Wickwire et al., 2016).
De symptomen van PCS kunnen grote gevolgen hebben voor je dagelijks functioneren, ook omdat ze cognitieve functies zoals denken en geheugen kunnen beïnvloeden (Theadom et al., 2016).
Behandeling van postcommotioneel syndroom vindt vaak op meerdere vlakken plaats, bijvoorbeeld door fysiotherapie, medicatie en psychologische hulp (VA/DoD, 2021; ONF, 2018).
Veelgestelde Vragen (FAQ) over Postcommotioneel syndroom
Take home message
Je klachten zijn echt én verklaarbaar. Vaak is je zenuwstelsel tijdelijk overgevoelig en werkt het verwerken van informatie wat minder efficiënt.
Herstel is meestal mogelijk. Het gaat niet altijd in één rechte lijn; kleine, haalbare stappen helpen het meest.
Blijf bewegen binnen je grenzen. Bouw activiteiten en prikkels geleidelijk op (onder je symptoomdrempel) en neem korte pauzes.
Zorg voor basisrust. Vaste slaaptijden, schermpauzes in de avond, regelmatig eten en dagelijks even naar buiten.
Let op stress en stemming. Ontspanning, steun van naasten en zo nodig psychologische begeleiding kunnen klachten verminderen.
Sta er niet alleen voor. Bij aanhoudende klachten werkt een multidisciplinaire aanpak (fysiotherapie, neuropsychologie/psychologie, huisarts) het beste.
Bel direct je huisarts/SEH bij alarmsymptomen: snel erger wordende hoofdpijn, herhaald braken, toenemende sufheid, dubbelzien of krachtsverlies.
Transparantie
Bij de factcheck is gebruikgemaakt van actuele richtlijnen en wetenschappelijke literatuur. Hierbij is tevens AI-ondersteuning (ChatGPT, OpenAI) ingezet om bronnen te verifiëren en te structureren. Alle inhoud is vervolgens beoordeeld en gevalideerd door Robert Goddard, MSc manueel therapeut, en Peter Sulmann, MSc manueeltherapeut, zodat de informatie consistent blijft met de best beschikbare evidence en praktijkervaring.
Deze pagina is op 4 september 2025 inhoudelijk getoetst aan internationale richtlijnen en recente systematische reviews. We hebben met name gecontroleerd dat de tekst overeenkomt met de volgende punten:
Zelfmanagement & educatie: goede voorlichting, copingstrategieën en leefstijlinterventies zijn cruciaal voor herstel.
Geen enkelvoudige oorzaak: PCS ontstaat meestal door een samenspel van biologische, psychologische en sociale factoren.
Actieve aanpak: geleidelijke terugkeer naar activiteiten en beweging is effectiever dan langdurige rust.
Symptoomclusters: klachten kunnen variëren (pijn, cognitie, stemming, slaap, prikkelgevoeligheid) en vragen daarom om maatwerk.
Natuurlijk beloop: veel mensen herstellen binnen weken tot maanden; bij een minderheid blijven klachten langer bestaan.
Multidisciplinaire behandeling: fysiotherapie, psychologische ondersteuning, en zo nodig medische interventies werken samen.
Referenties
- Abdul-Muneer, P.M., Saikia, B.B. & Bhowmick, S. (2022). Synergistic effect of mild traumatic brain injury and alcohol… Experimental Neurology, 358, 114222. DOI: https://doi.org/10.1016/j.expneurol.2022.114222
- Ashina, H. et al. (2020). Persistent post-traumatic headache… Neurology, 94(12). DOI: https://doi.org/10.1212/WNL.0000000000008975 PubMed: https://pubmed.ncbi.nlm.nih.gov/32102546/
- CDC (2025). Mild TBI / HEADS UP clinical guidance. https://www.cdc.gov/traumatic-brain-injury/hcp/data-research/index.html
- Ellis, M.J. et al. (2018). A physiological approach to assessment and rehabilitation of acute concussion. Frontiers in Neurology, 9:1115. DOI: https://doi.org/10.3389/fneur.2018.01115 PMC: https://pmc.ncbi.nlm.nih.gov/articles/PMC6297621/
- Guglielmetti, M. et al. (2020). The relation between persistent post-traumatic headache and PTSD. IJERPH, 17(11). DOI: https://doi.org/10.3390/ijerph17114024 PubMed: https://pubmed.ncbi.nlm.nih.gov/32498286/
- Haider, M.N. et al. (2021). Exercise for sport-related concussion and persistent symptoms. Sports Health, 13(2), 154–160. DOI: https://doi.org/10.1177/1941738120946015 PMC: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7933707/
- Hoegh, M. (2022). Pain Science in Practice (Part 3): Peripheral Sensitization. JOSPT, 52(6), 303–306. DOI: https://doi.org/10.2519/jospt.2022.11202
- Hoegh, M. (2023). Central Sensitization I & II. JOSPT, 53(1), 1–4; 53(2), 55–58. DOIs: https://doi.org/10.2519/jospt.2023.11569 ; https://doi.org/10.2519/jospt.2023.11571
- Lambru, G. et al. (2021). Position Paper on Post-Traumatic Headache. Pain and Therapy, 10, 1–13. DOI: https://doi.org/10.1007/s40122-020-00220-1 PMC: https://pmc.ncbi.nlm.nih.gov/articles/PMC8119555/
- Leddy, J.J., Wilber, C.G. & Willer, B.S. (2018). Active recovery from concussion. Current Opinion in Neurology, 31(6), 681–686. DOI: https://doi.org/10.1097/WCO.0000000000000611 PMC: https://pmc.ncbi.nlm.nih.gov/articles/PMC7046089/
- Mollayeva, T. et al. (2021). Sex and gender effects in traumatic brain injury. Journal of Neurotrauma, 38(18), 2519–2535. DOI: https://doi.org/10.1089/neu.2020.7528 PMC: https://pmc.ncbi.nlm.nih.gov/articles/PMC8461184/
- Ontario Neurotrauma Foundation (2018). Guideline for Concussion/mTBI & Prolonged Symptoms (Adults), 3rd ed. PDF: https://concussionsontario.org/sites/default/files/2023-03/Third_Edition.pdf
- Theadom, A. et al. (2016). Persistent problems 1 year after mild traumatic brain injury. British Journal of General Practice, 66(642), e16–e23. DOI: https://doi.org/10.3399/bjgp16X683161 PubMed: https://pubmed.ncbi.nlm.nih.gov/26719482/
- U.S. Department of Veterans Affairs & Department of Defense (2021). Management and Rehabilitation of Post-Acute mTBI: Clinical Practice Guideline. PDF: https://www.healthquality.va.gov/guidelines/Rehab/mtbi/VADODmTBICPGFinal508.pdf
- Valera, E.M. & Coronado, R.A. (2021). Understanding traumatic brain injury in females. Frontiers in Neurology. PMC: https://pmc.ncbi.nlm.nih.gov/articles/PMC9070050/
- Wickwire, E.M. et al. (2016). Sleep, sleep disorders, and mild traumatic brain injury. Neurotherapeutics, 13(2), 403–417. DOI: https://doi.org/10.1007/s13311-016-0429-3 PubMed: https://pubmed.ncbi.nlm.nih.gov/27002812/ PMC: https://pmc.ncbi.nlm.nih.gov/articles/PMC4824019/
Gerelateerde artikelen
Gerelateerde aandoeningen
Last update